Dopo dieci anni dalla precedente riorganizzazione delle centrali operative del 118, che nel 2014 portò a costituire 6 centrali in Toscana: a Viareggio (per le province di Lucca e Massa Carrara), Livorno, Siena, Arezzo, Firenze e Pistoia, da oggi anche per la provincia di Lucca e più in generale per l’Azienda USL Toscana Nord-Ovest la continuità assistenziale (la guardia medica) risponde al numero unico 116117.
Entra funzione nei territori dell’ASL Toscana nord ovest il nuovo numero unico europeo 116117 per le cure non urgenti. Il 116117 sarà anche l’unico riferimento per contattare la continuità assistenziale (ex guardia medica) che sostituisce il medico di famiglia nei giorni feriali dalle 20 alle 8 del giorno successivo, nel fine settimana dalle 8 del sabato alle 8 del lunedì e nei giorni festivi infrasettimanali dalle 10 del giorno prefestivo alle 8 del mattino del primo giorno feriale. Chiamando l’116117 – duecento le linee attive in contemporanea – risponderanno operatori formati e medici qualificati.
«Molte le novità legate al cambiamento – hanno spiegato all’Azienda USL – con la più importante, oltre al fatto che il numero sarà lo stesso per tutti e non uno che cambia da zona a zona, è che, a regime, il 116117 non parlerà solo italiano. Traduttori faranno infatti da ponte in venti lingue diverse: in inglese, spagnolo, tedesco e francese, in polacco, portoghese, rumeno, serbo e croato, ma anche in albanese, cinese, arabo, bengalese, cingalese, hindi, punjabi, russo, ucraino, tigrino e urdu. È importante quindi evitare sempre l’autopresentazione. Il numero per le urgenze resta il 112 (o 118), e quello per le cure non urgenti, diventa il 116117. Questo numero, unico per tutta Europa, è parte del processo di innovazione della sanità territoriale: contribuirà alla gestione della domanda assistenziale a bassa intensità e bassa priorità».
Da evidenziare che in caso di aggressione o di fronte a situazioni di rischio, i medici potranno attivare sul tablet, di cui saranno dotati per la gestione delle informazioni dei pazienti, un segnale d’emergenza (con geolocalizzazione) che arriverà direttamente alla centrale operativa per chiedere l’intervento degli organi preposti alla sicurezza pubblica. Un servizio attivo finora solo in Toscana. Nella centrale regionale che si trova a Firenze, all’ospedale Palagi dove già funziona quella del 112, lavorano circa 80 tecnici, in contatto con i mille medici di continuità assistenziale distribuiti a livello regionale. I principali vantaggi per il cittadino saranno quelli di avere un unico numero da ricordare e la sicurezza di essere messi in contatto con un medico e una postazione attiva.
L’Azienda USL ribadisce l’invito agli utenti a chiamare i due numeri a disposizione (112 per le cure urgenti, 116117 per quelle non urgenti) e non muoversi in maniera autonoma. Questo per avere la certezza di una presa in carico in tempi adeguati. Attualmente le sedi della continuità assistenziale (ex guardia medica) presenti sul territorio aziendale sono 51 per un totale di 73 postazioni. Questa la ripartizione per provincia: a Livorno (zone Livornese, Valli etrusche ed Elba) 12 sedi e 18 postazioni; a Lucca (zone Piana di Lucca, Valle del Serchio e Versilia) 16 sedi e 21 postazioni; a Massa Carrara (zone Lunigiana e Apuane) 7 sedi e 12 postazioni; a Pisa (zone Pisana, Alta Val di Cecina/Valdera) 16 sedi e 22 postazioni.
Da oggi per tutte queste sedi dell’Azienda USL Toscana nord ovest l’unico riferimento telefonico è dunque il numero 116117. Ad oggi il numero unico europeo 116117 funziona in Austria, Francia, Germania, Finlandia e Norvegia. In Svezia e Regno Unito hanno attivato un servizio simile, ma con un numero diverso. In Italia l’116117 funziona già in Lombardia, Piemonte e provincia autonoma di Trento. In Sardegna è entrato in funzione il 9 settembre ed altre regioni, come Lazio, Basilica ed Abruzzo, sono in fase di sperimentazione.

Il nuovo numero unico 116117 è gratuito, accessibile e multilingue. Gli orari del servizio di continuità assistenziale sono: giorni feriali dalle 20:00 alle 8:00 del giorno successivo, fine settimana dalle 8:00 del sabato fino alle 8.00 del lunedì, festività infrasettimanali dalle 10:00 del giorno prefestivo fino alle 8:00 del primo giorno feriale. Nel caso di chiamata al vecchio numero della guardia medica in territori coperti già dal nuovo servizio oppure all’116117 in province dove ancora non è attivo, la chiamata sarà presa in carico e indirizzata verso il percorso corretto.
Fino a ieri la Centrale operativa, attiva 24 ore su 24, aveva l’obiettivo di organizzare e gestire le attività di emergenza-urgenza sanitaria territoriale, assicurando il coordinamento di tutti gli interventi dal momento dell’evento sino all’attivazione della risposta ospedaliera, garantendo il trasporto del paziente all’ospedale più vicino e più idoneo alla gestione della patologia. In particolare, le funzioni della centrale operativa comprendevano: la ricezione delle richieste di soccorso, la valutazione della complessità dell’evento definendone il grado di criticità, l’attivazione, l’intervento e il coordinamento dello stesso anche in collaborazione con gli altri enti di soccorso non sanitario (Vigili del Fuoco, Carabinieri, Polizia ecc.) Oltre a definire il grado di criticità e complessità dell’evento accaduto e quindi attivare l’intervento più idoneo utilizzando tutte le risorse a disposizione, la centrale operativa forniva istruzioni telefoniche per l’esecuzione di manovre salvavita a coloro che erano presenti sulla scena.
Guardando ai dati annuali si evidenzia che le chiamate ricevute dalle centrali 118 hanno avuto come un andamento costante nel tempo nella Azienda USL Nord Ovest, con una lieve diminuzione nel 2020, dovuta al contesto di emergenza pandemica. Il numero di chiamate si colloca in posizione intermedia rispetto alle altre Azienda USL Toscane, probabilmente per ragioni demografiche. Dal 2021 i dati sono tornati a salire, raggiungendo nel 2022 numeri addirittura superiori al periodo pre-pandemico, determinati da una ripresa dell’attività del servizio. Nell’ultimo anno invece si è assistito ad una lieve diminuzione del numero di chiamate ricevute.
*****
L’introduzione, da oggi, del numero unico europeo 116117 per le cure non urgenti si lega all’inizio del periodo influenzale tipico della stagione autunnale e invernale. Proprio venerdì scorso, 15 novembre, è stato diffuso il primo rapporto epidemiologico che presenta i risultati nazionali e regionali relativi alla sorveglianza epidemiologica delle sindromi simil-influenzali RespiVirNet, elaborati dal Dipartimento Malattie Infettive dell’Istituto superiore di sanità.
Tale primo rapporto RespiVirNet della stagione 2024-2025 evidenzia che, in Italia, l’attività dei virus respiratori è ai livelli di base. Nella quarantacinquesima settimana (dal 4 al 10 novembre) del 2024, l’incidenza delle sindromi simil-influenzali (ILI) è in lieve aumento rispetto alla settimana precedente ed è pari a 6,3 casi per mille assistiti (5,2 nella settimana precedente) sovrapponibile a quella osservata nella scorsa stagione (6,4 nella settimana 2023-45). Nei bambini sotto i cinque anni di età l’incidenza è pari a 13,8 casi per mille assistiti (11,0 nella settimana precedente). In tutte le Regioni e Province autonome il livello dell’incidenza è sotto o leggermente sopra la soglia basale.
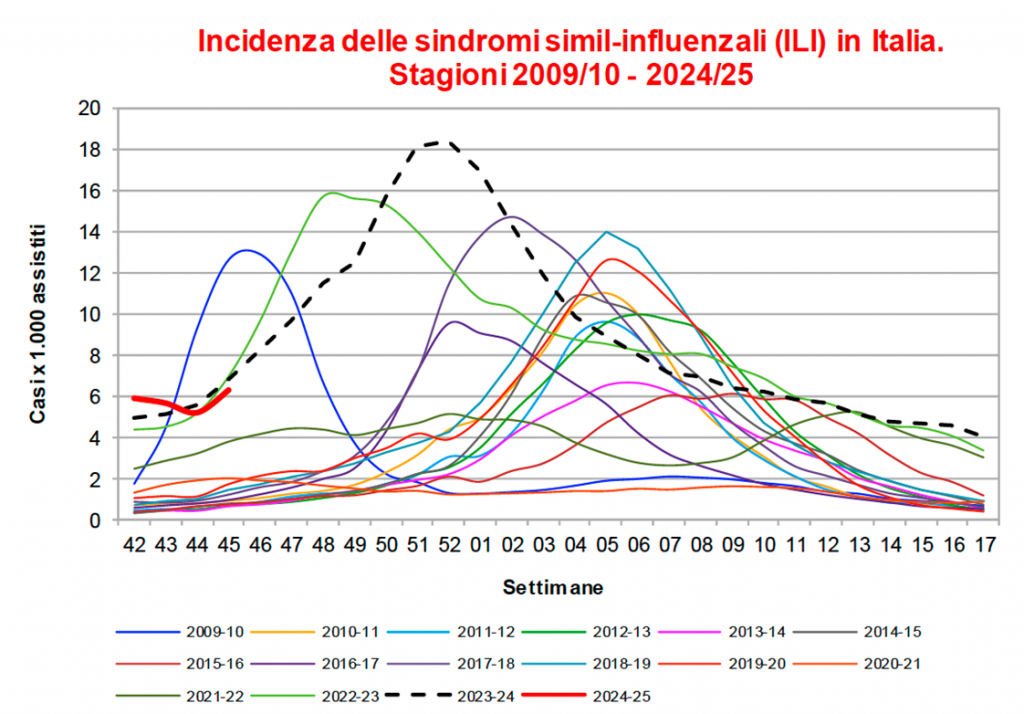
Durante la quarantacinquesima settimana del 2024, 1.109 medici sentinella hanno inviato dati circa la frequenza di sindromi simil-influenzali tra i propri assistiti. Il valore dell’incidenza totale è pari a 6,32 casi per mille assistiti. Nella fascia di età 0-4 anni l’incidenza è pari a 13,77 casi per mille assistiti, nella fascia di età 5-14 anni a 5,56 nella fascia 15-64 anni a 6,66 e tra gli individui di età pari o superiore a 65 anni a 4,18 casi per mille assistiti.
La tabella seguente mostra il numero dei casi e i tassi d’incidenza, nel totale e per fascia di età, di tutte le regioni che hanno inviato i dati. L’incidenza settimanale è espressa come numero di sindromi simil-influenzali (casi) per 1.000 assistiti. In ogni rapporto l’incidenza viene aggiornata anche per tutte le settimane precedenti a quella di riferimento per tenere conto della quota costante di dati che arriva successivamente alla pubblicazione del Rapporto Settimanale.
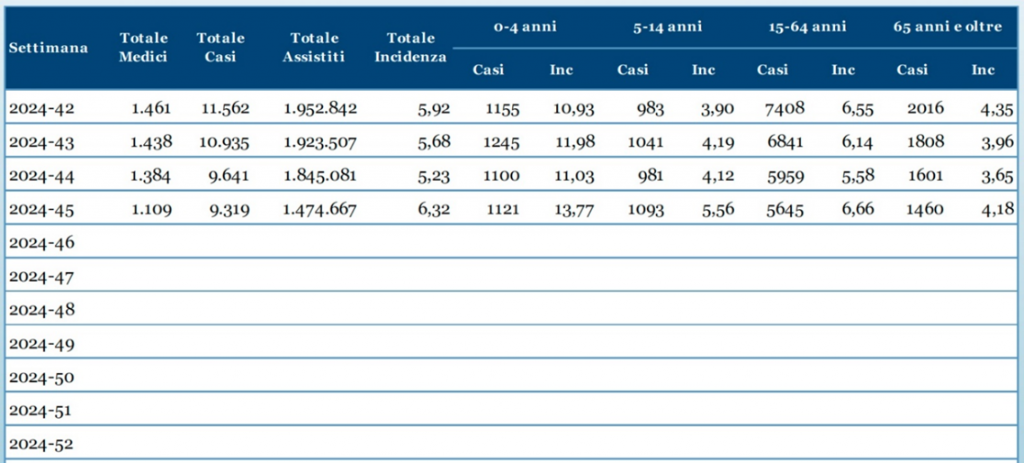
La tabella seguente mostra invece il numero dei casi e i tassi d’incidenza delle sindromi simil-influenzali, nel totale e per fascia di età, osservati nella settimana dal 4 al 10 novembre 2024. L’incidenza settimanale è espressa come numero di sindromi simil-influenzali (casi) per 1.000 assistiti.
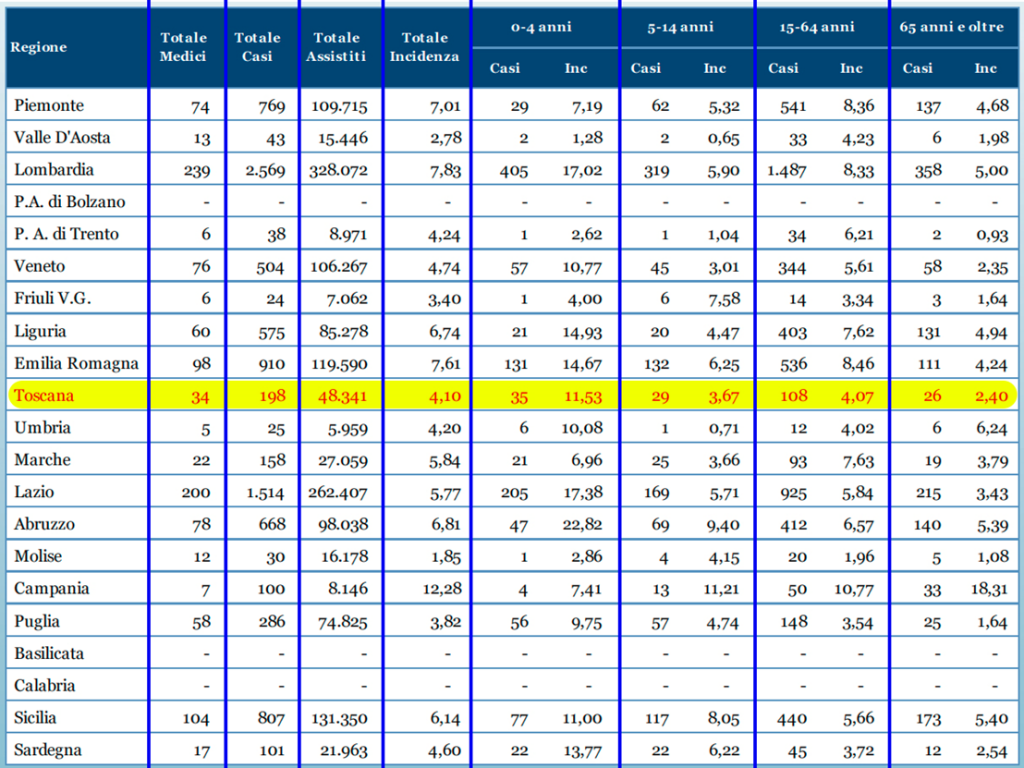
Nella quarantacinquesima settimana del 2024 in tutte le Regioni e Province Autonome italiane, tra quelle che hanno attivato la sorveglianza, il livello di incidenza delle sindromi simil-influenzali è sotto, o leggermente sopra, la soglia basale (5,65 casi per mille assistiti). L’incidenza osservata in alcune regioni è fortemente influenzata dal ristretto numero di medici e pediatri che hanno inviato, al momento, i loro dati.
Ricordiamo che la vaccinazione contro l’influenza e il Covid-19 è iniziata il primo ottobre scorso per gli anziani delle Rsa e il sette ottobre presso gli ambulatori del proprio medico di famiglia o pediatra di libera scelta. I due vaccini sono offerti gratuitamente a tutti i cittadini con almeno sessanta anni di età e a tutti coloro che rientrano tra i soggetti a cui il Ministero raccomanda la vaccinazione, ovvero persone ad elevata fragilità di qualsiasi età, donne in gravidanza, chi si prende cura di persone fragili (i cosiddetti “care giver”), gli operatori sanitari e sociosanitari, gli studenti di medicina e delle professioni sanitarie che effettuano tirocini in strutture assistenziali e tutto il personale sanitario e sociosanitario in formazione.
Tutti i vaccini antinfluenzali disponibili in Italia sono stati autorizzati dall’Agenzia Europea del Farmaco (EMA) e/o dall’Agenzia italiana del Farmaco (AIFA). Tuttavia, non tutti i vaccini autorizzati per l’uso sono necessariamente disponibili sul mercato. Le Regioni e province Autonome decidono annualmente, tramite delle gare per la fornitura di vaccini, tra i prodotti disponibili in commercio, quelli che saranno utilizzati durante le campagne vaccinali. Le caratteristiche antigeniche dei ceppi virali influenzali circolanti nell’ultima stagione influenzale forniscono la base per selezionare i corrispondenti ceppi vaccinali da includere nel vaccino dell’anno successivo e l’OMS emana le raccomandazioni sulla composizione vaccinale generalmente nel mese di febbraio per consentire alle aziende di produrre la quantità di vaccino necessaria. Nella riunione annuale, svoltasi il 23 febbraio 2024, l’OMS ha pertanto raccomandato la seguente composizione per il vaccino trivalente destinato all’utilizzo nella stagione 2024/2025 dell’emisfero settentrionale:
Vaccini trivalenti ottenuti in uova embrionate di pollo
- A/Victoria/4897/2022 (H1N1) pdm09-like virus;
- A/Thailand/8/2022 (H3N2)-like virus;
- B/Austria/1359417/2021-like virus (lignaggio B/Victoria).
Vaccini trivalenti ottenuti su colture cellulari o ricombinanti
- A/Wisconsin/67/2022 (H1N1) pdm09-like virus;
- A/Massachusetts/18/2022 (H3N2)-like virus;
- B/Austria/1359417/2021-like virus (lignaggio B/Victoria).
*****
Il Ministero della salute ricorda che l’influenza è una malattia respiratoria acuta causata da virus influenzali che circolano in tutto il mondo. Nei climi temperati, come in Italia, le epidemie stagionali si verificano principalmente durante l’inverno, mentre nelle regioni tropicali l’influenza può verificarsi durante tutto l’anno, causando epidemie in modo più irregolare. In tutto il mondo, si stima che queste epidemie annuali causino da 3 a 5 milioni di casi di malattia grave e da 290.000 a 650.000 decessi per cause respiratorie. L’influenza rappresenta un serio problema di Sanità Pubblica e una rilevante fonte di costi diretti e indiretti per la gestione dei casi e delle complicanze della malattia e l’attuazione delle misure di controllo ed è tra le poche malattie infettive che di fatto ogni individuo sperimenta più volte nel corso della propria esistenza indipendentemente dallo stile di vita, dall’età e dal luogo in cui vive. Le epidemie possono provocare alti livelli di assenteismo in ambito scolastico e lavorativo e perdite di produttività. Gli accessi al Pronto soccorso e i ricoveri per influenza possono aumentare durante i picchi della malattia. Le persone anziane, i bambini più piccoli, le donne in gravidanza e le persone con malattie croniche sono maggiormente soggetti a forme gravi, ma tutta la popolazione può sviluppare gravi complicanze, tra cui polmonite, miocardite ed encefalite, che possono portare al decesso. Il tasso di mortalità complessivo stimato legato all’influenza è di 13,8 decessi ogni 100.000 persone ogni anno. Pertanto, si rende necessario intensificare i programmi di vaccinazione e le misure di prevenzione, proteggendo in particolare la salute dei gruppi di popolazione più a rischio attraverso la vaccinazione contro l’influenza stagionale.
La stagione influenzale 2023-2024, in Europa e nel nostro Paese è stata caratterizzata dalla co-circolazione di diversi agenti patogeni respiratori, virali e batterici. Nella maggior parte dei paesi europei è stato registrato un elevato tasso di sindromi simil-influenzali (ILI) e/o ARI (infezioni respiratorie acute) nella popolazione, per la maggior parte associato ad influenza. L’incidenza delle ILI, in Italia, ha raggiunto, nella settimana 2023-52, il picco epidemico con un valore di incidenza mai raggiunto nelle stagioni precedenti. Il numero di ILI è stato sostenuto, oltre che dai virus influenzali, anche da altri virus respiratori tra i quali il virus respiratorio sinciziale (RSV) nei bambini molto piccoli e il SARS-CoV-2.
Le raccomandazioni dell’Organizzazione mondiale della sanità (OMS) sulla composizione dei vaccini, per l’emisfero settentrionale, contro i virus influenzali sono rese disponibili nel mese di febbraio di ogni anno per la stagione successiva. Nel febbraio 2024, l’OMS ha raccomandato la nuova composizione vaccinale per la stagione 2024/2025 elencando i ceppi virali da inserire nell’aggiornamento della formulazione quadrivalente e trivalente indicate per la protezione contro l’influenza stagionale con inizio nell’autunno 2024. Poiché dal marzo 2020 nei virus in circolazione a livello globale non è stato riportato alcun caso riconducibile al virus influenzale B/Yamagata, si ritiene che questo lignaggio non costituisca più un rischio per la sanità pubblica e che la protezione vaccinale contro questo virus non sia più necessaria. Pertanto, recentemente l’Emergency Task Force (ETF), con l’avvallo del Comitato per i medicinali per uso umano (CHMP) di EMA, ha raccomandato alle Aziende titolari dell’autorizzazione all’immissione in commercio (AIC) di escludere la componente vaccinale correlata a B/Yamagata dalla composizione dei vaccini antiinfluenzali nel prossimo futuro. La transizione dai vaccini quadrivalenti a quelli trivalenti dovrà essere attuata entro la stagione 2025/2026, fatto salvo per il vaccino vivo attenuato trivalente che dovrebbe essere disponibile già dalla stagione 2024/2025.
Le raccomandazioni annuali per l’uso dei vaccini antinfluenzali in Italia sono elaborate dal Ministero della Salute, sentito il NITAG, l’Istituto Superiore di Sanità e le Regioni/PA, dopo la revisione di una serie di aspetti, come il trend epidemiologico della malattia influenzale e le popolazioni target per la vaccinazione, la sicurezza, l’immunogenicità e l’efficacia dei vaccini antinfluenzali e altri aspetti rilevanti.
EPIDEMIOLOGIA
In tutta Europa, ogni anno, si infetta dal dieci al trenta per cento della popolazione europea e l’infezione causa centinaia di migliaia di ricoveri. Il Centro Europeo per il controllo delle Malattie (ECDC) stima che ogni anno, in Europa, si verifichino dai 4 ai 50 milioni di casi sintomatici di influenza e che 15.000/70.000 cittadini europei muoiano ogni anno di cause associate all’influenza. Il 90% dei decessi si verifica in persone con condizioni cliniche croniche di base. Per informazioni correnti sull’attività influenzale europea è possibile consultare il sito Web FluNews Europe dell’OMS/Europa e del Centro per il controllo delle Malattie Europeo (ECDC).
L’influenza e la polmonite ad essa associata sono classificate tra le prime 10 principali cause di morte in Italia. Per fornire un quadro nazionale dell’andamento e dell’impatto che l’influenza ha sulla popolazione italiana, vengono raccolti dati da diverse fonti.
Descrizione della malattia
Esistono due tipi principali di virus dell’influenza: A e B. I virus dell’influenza A sono classificati in sottotipi basati su due proteine di superficie: emoagglutinina (HA) e neuraminidasi (NA). Due sottotipi di HA (H1 e H3) e due sottotipi di NA (N1 e N2) sono riconosciuti tra i virus dell’influenza A come causa di malattia umana diffusa nel corso degli ultimi decenni. L’immunità verso le proteine HA e NA riduce la probabilità di infezione e, insieme all’immunità alle proteine virali interne, riduce la gravità della malattia in caso di infezione.
I virus dell’influenza B si sono evoluti in due lineaggi antigenicamente distinti dalla metà degli anni ’80, rappresentati dai virus B/Yamagata/16/88 e B/Victoria/2/87-like. I due lineaggi virali sono stati responsabili, negli anni e in modo variabile, di casi di influenza a livello globale. A partire dalla primavera del 2020, già dall’inizio dell’emergenza pandemica da COVID-19, è stato osservato nel mondo un rapido decremento nella circolazione dei virus influenzali, fino all’estate del 2021. Successivamente, dopo il graduale ritorno ad una normale circolazione dei virus influenzali, non sono state, tuttavia, più riportate identificazioni confermate di ceppi B/Yamagata, suggerendo che, da allora, questo lignaggio potrebbe ritenersi estinto.
Nel corso del tempo, le variazioni antigeniche (deriva antigenica) dei ceppi si verificano all’interno di un sottotipo di influenza A o di un lignaggio B. Questo fenomeno, che può verificarsi in uno o più ceppi di virus dell’influenza, richiede che i vaccini antinfluenzali stagionali vengano riformulati ogni anno. 6
Modalità di trasmissione
L’influenza è trasmessa principalmente dalle goccioline diffuse attraverso la tosse o gli starnuti e può anche essere trasmessa attraverso il contatto diretto o indiretto con le secrezioni respiratorie contaminate. Il periodo di incubazione dell’influenza stagionale è solitamente di due giorni, ma può variare da uno a quattro giorni. Gli adulti possono essere in grado di diffondere l’influenza ad altri da un giorno prima dell’inizio dei sintomi a circa cinque-sette giorni dopo. I bambini e le persone con un sistema immunitario indebolito possono essere più contagiosi e diffondere il virus per più giorni.
Stagionalità
L’attività dei virus influenzali stagionali in Italia inizia durante l’autunno e raggiunge di solito il picco nei mesi invernali per ridursi poi in primavera e in estate. Ogni anno il picco può verificarsi in periodi differenti del periodo ’autunno-inverno.
Sintomatologia
L’influenza è una malattia respiratoria acuta che può manifestarsi in forme di diversa gravità che, in alcuni casi, possono comportare il ricovero in ospedale e anche la morte. I sintomi dell’influenza includono tipicamente l’insorgenza improvvisa di febbre alta, tosse e dolori muscolari. Altri sintomi comuni includono mal di testa, brividi, perdita di appetito, affaticamento e mal di gola. Possono verificarsi anche nausea, vomito e diarrea, specialmente nei bambini. La maggior parte delle persone guarisce in una settimana o dieci giorni, ma alcune persone sono a maggior rischio di complicanze più gravi o peggioramento della loro condizione di base.
Misure di igiene e protezione individuale non farmacologica
Oltre alle misure farmacologiche, l’ECDC raccomanda le seguenti misure di protezione personali utili per ridurre il rischio di contrarre l’infezione o per evitare di trasmettere il virus ad altri.
- Lavare regolarmente le mani e asciugarle correttamente: le mani devono essere lavate accuratamente con acqua e sapone, per almeno 40-60 secondi ogni volta, specialmente dopo aver tossito o starnutito e asciugate; i disinfettanti per le mani a base alcolica riducono la quantità di virus influenzale dalle mani contaminate e possono rappresentare una valida alternativa in assenza di acqua.
- Osservare una buona igiene respiratoria: coprire bocca e naso quando si starnutisce o tossisce, con fazzoletti monouso da smaltire correttamente e lavarsi le mani.
- Restare a casa se si presentano sintomi attribuibili a malattie respiratorie febbrili specie in fase iniziale.
- Evitare il contatto stretto con persone con sintomatologia attribuibile all’influenza.
- Evitare di toccarsi occhi, naso o bocca: i virus possono diffondersi quando una persona tocca una superficie contaminata da virus e poi si tocca occhi, naso o bocca.
Le mascherine chirurgiche indossate da persone con sintomatologia influenzale possono contribuire a ridurre le infezioni tra i contatti stretti.
